潰瘍性大腸炎(Ulcerative Colitis)とは
- 潰瘍性大腸炎は 大腸の粘膜に慢性的な炎症と潰瘍ができる炎症性腸疾患(IBD) です。症状は下痢・血便・腹痛・切迫感など多彩で、再燃と寛解を繰り返します。完治は難しいものの、適切な治療で症状のコントロール、生活の質(QOL)の向上が可能です。
- 日本では 約20万人以上の患者さんがいる指定難病 とされています。
日本における疫学
有病者数の増加
- 2023年の推計では、潰瘍性大腸炎の有病者数は約31.7万人と報告されています。
- これは2015年と比較して約1.4倍に増加しており、IBD全体の疾患負担が高まっていることを示します。
- わが国の潰瘍性大腸炎の患者数は146,702人(令和5年度の特定医療費(指定難病)受給者証所持者数)です。
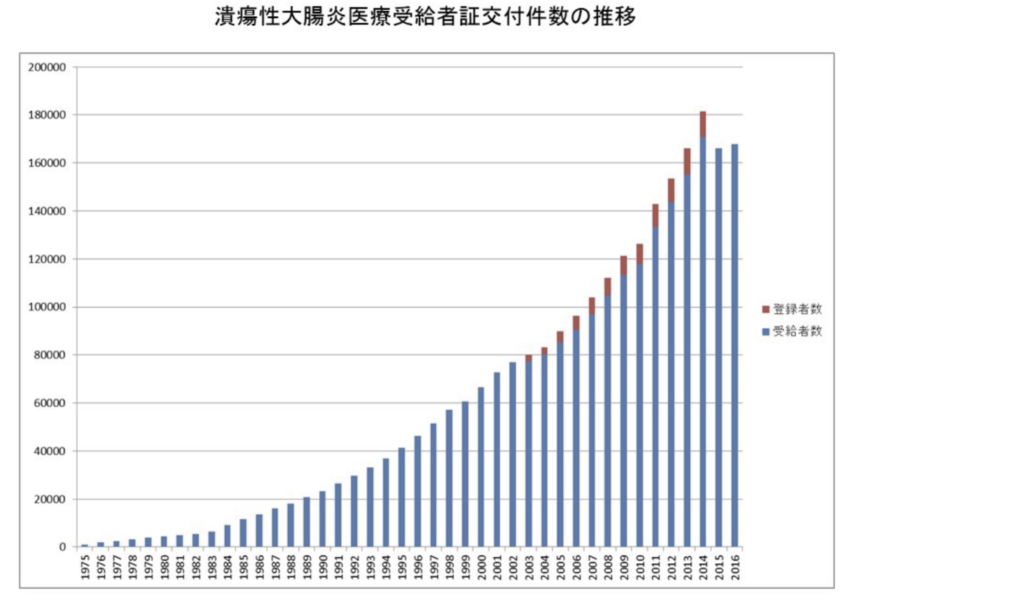
年間有病率(人口10万人当たり)
- 推定では 約254.8人/100,000人 とされ、男女別では男性(約297.5人)が女性(約214.4人)よりやや高い値を示しています。
好発年齢・性別
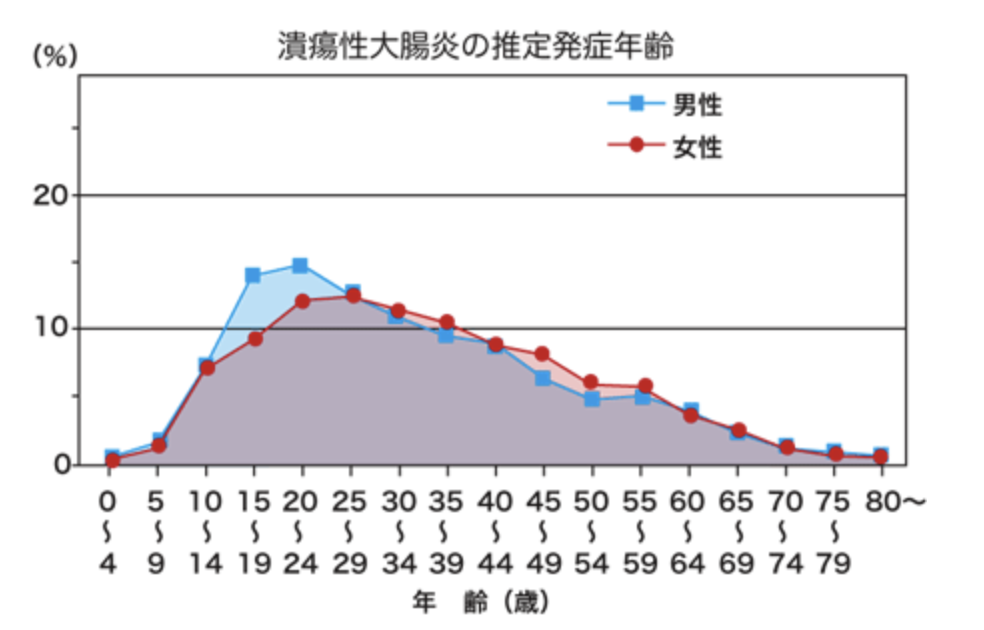
潰瘍性大腸炎の好発年齢について
潰瘍性大腸炎は、大腸の粘膜に慢性的な炎症をきたす疾患で、発症年齢には特徴的な分布があることが知られています。
本疾患は、20~30歳代の若年成人に最も多く発症し、この年代がいわゆる「第一ピーク」とされています。一方で、50~60歳代にも発症のピーク(第二ピーク)が認められ、発症年齢は一峰性ではなく二峰性分布を示すことが特徴です。
そのため、潰瘍性大腸炎は若い方に多い病気というイメージを持たれがちですが、中高年になってから新たに発症するケースも決して少なくありません。実際、日本では近年、診断技術の向上や高齢化の影響もあり、60歳以上で初めて診断される高齢発症潰瘍性大腸炎の割合が増加しています。
また、潰瘍性大腸炎は小児から高齢者まで、すべての年齢層で発症し得る疾患です。年齢のみで潰瘍性大腸炎を否定することはできず、慢性的な下痢、血便、腹痛などの症状が続く場合には、年齢にかかわらず適切な検査が重要となります。
発症年齢によって病気の本質が大きく異なるわけではありませんが、高齢発症の場合には、併存疾患や服用中の薬剤への配慮が必要となることもあり、個々の患者様の年齢や背景に応じた治療方針の検討が重要です。
当院では、年齢を問わず潰瘍性大腸炎が疑われる場合には、症状や経過を丁寧に評価し、必要に応じて内視鏡検査(大腸カメラ)を行い、早期診断と適切な治療につなげることを心がけています。
なぜ増えているのか(疫学的背景)
環境要因の影響

潰瘍性大腸炎を含むIBDの増加は、都市化・食生活の変化(高脂肪・高糖食)・抗生物質使用の増加・腸内細菌叢の変化など、様々な環境要因との関連が示唆されています。
社会的背景
- かつては欧米中心だった疾病が、生活様式の変化によりアジアをはじめ世界各地域で増加する傾向が明らかになっています。
症状と診断
主な症状
- 血便・粘液便(いちごジャム様の便)、持続的な下痢
- 腹痛(しぶるような腹痛)・切迫便意
- 発熱・疲労・体重減少・貧血
- 生涯を通して症状が変動し、良くなったり悪くなったりを繰り返すことがあります。
診断の流れ

- 問診・身体所見
- 血液検査・便検査・便培養
- 内視鏡検査(大腸カメラ)
- 病理組織検査(生検)
最終的な確定診断には、大腸内視鏡と生検が必要です。
当クリニックでの診断と治療方針
当院の特徴
✔ 消化器専門医による診療(前職:兵庫医科大学病院 炎症性腸疾患(IBD)センター)
✔ 内視鏡検査で正確な診断と活動性評価
✔ 患者さん一人ひとりに合わせた治療計画
✔ 生活指導・栄養相談・フォローアップ体制
治療法とその目的
・潰瘍性大腸炎は治療により 症状の寛解(落ち着いた状態)を目指す のが基本です。
・原則的にガイドラインに準じた治療を行います。
薬物療法
- 5-ASA製剤
- 免疫抑制剤
- ステロイド系抗炎症薬
- 生物学的製剤 / 分子標的薬
手術療法
- 薬物療法で改善がない場合や合併症がある場合に検討されます
生活とセルフケアのポイント
服薬の継続が最重要
自己判断での中断は再燃の最大リスクです。
5-ASA製剤は症状がなくても継続することが原則です。
「寛解=治癒」ではありません。
食事について
■ 寛解期
基本的に過度な食事制限は不要です。

- バランスの取れた食事
- 過度な脂肪・刺激物の連日摂取は控えめ
- アルコールは少量なら可(個人差あり)
■ 再燃期
・消化のよいもの
・低脂肪食
・低残渣食
ストレス管理
心理的ストレスは再燃誘因の一つです。
- 睡眠確保
- 過労回避
- 適度な運動(寛解期は推奨)
喫煙について

統計的には「喫煙者の方が潰瘍性大腸炎は軽い傾向がある」というデータはあります。
しかし、治療として喫煙を勧めることはありません。心血管疾患・悪性腫瘍リスクを考慮すると禁煙が原則です。
感染症対策(免疫抑制治療中)
- 生物学的製剤や免疫調節薬使用中は感染症に注意
- ワクチン接種は主治医と相談
大腸がん
長期罹患例では大腸がんリスクが上昇します。慢性的な粘膜炎症が持続すると、
炎症 → 再生 → 異形成(dysplasia) → がん
という「炎症発がん」の経路をたどります。通常の散発性大腸がんとは発生機序が異なります。
リスクが高くなる条件
■ 罹患期間
- 発症後 8〜10年以上 でリスク上昇
- 年数が長いほど上昇
■ 病変範囲
- 全大腸炎型 > 左側大腸炎型 > 直腸炎型
■ 持続する炎症
内視鏡的に活動性が続いているとリスク上昇。
■ 原発性硬化性胆管炎(PSC)の合併
合併例は特にハイリスク。
妊娠・出産
寛解期に妊娠するのが理想です。
多くの薬剤は継続可能です。
